In un contesto generalizzato di spesa sanitaria in crescita (si stima raggiunga un valore pari a 8,7 migliaia di miliardi di dollari nel 2020), maggiore invecchiamento della popolazione e crescenti tassi di cronicità, gli attuali modelli sanitari rischiano di implodere. Si rende necessario un ripensamento di questi secondo logiche innovative che conducano ad una sanità sostenibile. L’attenzione degli operatori di settore è di fatto catalizzata dal modello del value based healthcare proposto da Michael Porter, guru della teoria della strategia manageriale, che pone al centro delle strategie della sanità del futuro i concetti di valore e centralità del paziente.
Il modello ha l’obiettivo di spostare i parametri di valutazione e di programmazione dal concetto di costo per singola prestazione a quello di valore/beneficio derivante da un percorso terapeutico integrato, introducendo nuovi metodi remunerativi per l’assistenza sanitaria riconducibili non più al pagamento della singola prestazione, bensì a modelli di pagamento a bundle che coprano l’intero ciclo di cura, spostando la visione da un modello ospedale-centrico a quello di una sanità territoriale integrata con strutture in rete, in grado di gestire l’intero ciclo di vita di un paziente, dalla presa in carico dello stesso alla cura in centri di altissima specializzazione. Il cambiamento di paradigma affida un ruolo strategico alle tecnologie, rendendo necessaria la presenza di piattaforme informatiche integrate in grado di gestire tutto il sistema (Fig. 1)
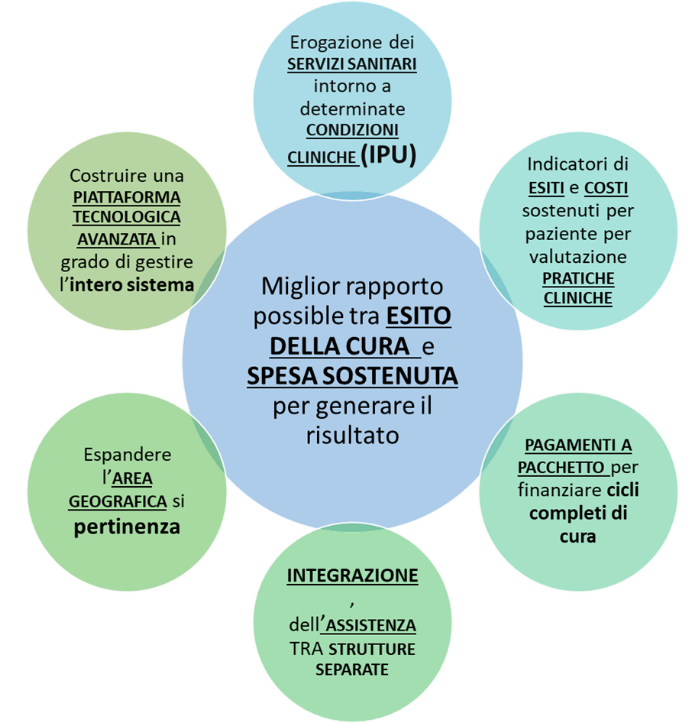
Le nuove logiche su cui si sviluppano i modelli a valore della sanità si basano sulla capacità di gestire in modo efficace i percorsi terapeutici puntando sulla programmazione e sulla prevenzione, non si può quindi prescindere da un ruolo strategico del digitale e della tecnologia che diventa fattore abilitante per i nuovi processi di gestione dei pazienti.
Per il nostro SSN diventa cruciale abilitare un processo virtuoso di adozione del digitale a livello di sistema in modo da sfruttare i benefici che da esso derivano. Tuttavia, la situazione attuale non è molto confortante.
In Italia i percorsi verso Chronic Care Model che adottano una visione value based e le evoluzioni dei sistemi sanitari volti a raggiungere maggiore efficienza e a riorganizzare la sanità sul territorio, lasciando agli ospedali il ruolo di cura delle acuzie, si stanno concretizzando in modelli regionali fortemente eterogenei.
In questo contesto di forte eterogeneità, il ruolo della sanità digitale in Italia rimane su valori insufficienti per sostenere un’innovazione di sistema: con una quota del 2,4% sul mercato digitale complessivo italiano, il mercato della sanità digitale vale 1,6 miliardi nel 2017, con tassi di crescita annui del 2%, il che equivale a 27,3 euro di spesa digitale per abitante su 1.136 di spesa pro capite destinata al digitale (Fig. 2).

Ma è in particolare la qualità e le caratteristiche di questo valore che fanno riflettere: si tratta di una spesa frammentata in numerosi centri di costo (21 sistemi regionali e provinciali) in cui la quota parte destinata alla gestione del running drena tra il 75 e l’80% del budget, e dove spesso la spesa ICT non raggiunge l’1,5% del fatturato/entrate aziendali. Il tutto in un contesto in cui le componenti più innovative riconducibili al mercato “smart health” cubano solo il 13% del mercato digitale della sanità, risultando insufficiente per fungere da volano alla crescita.
Survey sulla Sanità
Queste osservazioni trovano conferma all’interno della survey dell’eHealthLab condotta da NetConsulting cube e AISIS nel corso dell’estate, che ha avuto l’obiettivo di comprendere i processi di trasformazione in atto nel sistema sanitario italiano, e da cui è emerso che:
- l’evoluzione in corso dei sistemi regionali è a macchia di leopardo e sulla base di indirizzi strategici e operativi da parte dei diversi attori interessati (AGID, Ente regione, azienda strumentale/in house) spesso non chiarissimi;
- i principali processi di riforma della sanità a livello regionale attuati, in atto o a piano afferiscono all’attuazione del piano della cronicità per l’81% delle strutture sondate, e alla razionalizzazione dei presidi ospedalieri sul territorio per il 73%;
- i principali obiettivi delle strutture sanitarie sono per l’81% dei rispondenti l’evoluzione come gestore dei PDTA per i pazienti cronici, per il 78% la revisione dei processi sanitari e per il 76% la revisione dei processi amministrativi
- le competenze digitali assumono un ruolo importantissimo per supportare le evoluzioni in atto, in particolare le competenze manageriali di reingegnerizzazione dei processi (76%), di gestione del change management (68%), di Digital Transformation e Innovation (68%);
- i sistemi informativi stanno evolvendo in risposta ai cambiamenti regionali e aziendali per il 52% degli intervistati; il ruolo in organigramma del rispondente alla survey è, per la maggior parte del campione, a diretto riporto del direttore generale. Tuttavia nel 63% dei casi non esiste un comitato strategico per i sistemi informativi, sintomo del fatto che non vi sia ancora il giusto committment in ambito Digital Transformation;
- In evoluzione i sistemi informativi potrebbero assumere il ruolo di competence center sulla governance dei sistemi, sui processi e sulle evoluzioni digitali dell’azienda. Su questo ultimo aspetto tuttavia, c’è ancora molta la strada da percorrere: la progettualità indicata dalle strutture intervistate sui temi digital emergenti e di frontiera è oggi molto limitata, così come l’adozione di piattaforme e canali digitali per l’interazione con i cittadini.
L’analisi conduce ad una riflessione a tutti i livelli del sistema sanitario italiano e verte su 4 assi:
- Governance: occorre fornire linee guida di sistema e analizzare i modelli regionali attuati o in attuazione, individuando success case da mettere a fattor comune per le regioni che ancora devono realizzare le riforme.
- Organizzazione: occorre superare i silos esistenti, ad ogni livello, per raggiungere la massima integrazione possibile all’interno delle aziende e lungo la filiera territoriale e per fare circolare i dati senza alcuna barriera, seppure nel rispetto delle normative vigenti
- Digital strategy: deve essere coerente con i modelli sanitari a tutti i livelli e deve abilitare il passaggio verso il value based heathcare model. Per realizzare ciò, deve cambiare l’approccio all’innovazione digitale, che deve essere vista come un’opportunità e come l’unica strada percorribile per recuperare un gap ormai profondo. Devono crescere commitment e competenze del management, in modo da avere dei veri e-Leader in grado di condurre i programmi di trasformazione digitale. In questo contesto occorre davvero iniziare a liberare risorse per la Digital Transformation adottando modelli di centralizzazione delle infrastrutture (anche tramite il cloud computing) e investendo maggiormente nella reingegnerizzazione dei processi e nella innovazione di sistema, garantendo il giusto equilibrio con la necessità di presidio del territorio che in sanità è un fattore chiave di successo.
- Competenze: la sanità del futuro necessita di nuove figure professionali come case, care manager e data scientist, già oggi molto richiesti ma purtroppo carenti sul mercato. Occorrerà prevedere anche un elevato bisogno di reskill di figure professionali nella logica della multidisciplinarietà.
In definitiva, è necessario ridefinire i processi di governance, gestione e acquisto dell’innovazione, soprattutto alla luce del Value Based Healthcare. L’innovazione deve rappresentare un paradigma di sistema e, l’innovazione utile, quella che serve alla sanità, è un’innovazione interconnessa e che si autoalimenta, non un’innovazione stand-alone, come emerge dalla rappresentazione grafica dell’innovazione interconnessa fornita dal Journal of the American College of Cardiology che mette in relazione le singole tecnologie nei tre grandi macro aggregati del Digital Health, Big Data e Precision Health, che esplicita, visivamente, quale circolo virtuoso sia in grado di alimentare l’innovazione (Fig. 3).

Di contro, nell’altro lato dell’immagine, è stata ripresa la risultante del nostro osservatorio relativa alla progettualità in ambito innovativo rilevata presso le aziende pubbliche: si evidenzia una bassa propensione verso la tecnologia e il digitale, situazione generalizzata per tutti gli ambiti tecnologici considerati eccetto che per Big Data e Cybersecurity, ambito quest’ultimo trainato dalla impellente necessità di compliance normativa.
È evidente che, se è vero che esiste un circolo virtuoso della innovazione, ne esiste anche uno non virtuoso: l’approccio ad una innovazione che sia di ausilio al sistema non può essere per silos o per Proof of concept.
Non perdere tutti gli approfondimenti dello Speciale Digital Health Summit 2018
© RIPRODUZIONE RISERVATA














































